<メディア向け勉強会レポート>ARCH主催、企業のマネージャー・人事の方向けに「不妊治療や卵子凍結に関するセミナー」
株式会社ARCH(本社:東京都港区、代表取締役CEO:中井友紀子)と、ARCHがDX支援する医療とテクノロジーを融合した不妊治療専門クリニック 「torch clinic(トーチクリニック)」(住所:東京都渋谷区恵比寿4-3-14、院長:市山卓彦)は、2023年12月12日(火)に、不妊治療や卵子凍結等の生殖医療に取り組むメンバーのサポートをする立場である企業のマネージャー・人事の方向けに「不妊治療や卵子凍結に関するセミナー」を開催いたしました。■第一部:トーチクリニック院長の市山による生殖医療に係る勉強会■第二部:登壇者3名によるディスカッション(ARCH代表取締役CEO中井、スマートラウンド取締役チーフエバンジェリスト冨田、ベンチャー支援の会社所属の女性社員)
-
【増加する不妊症】
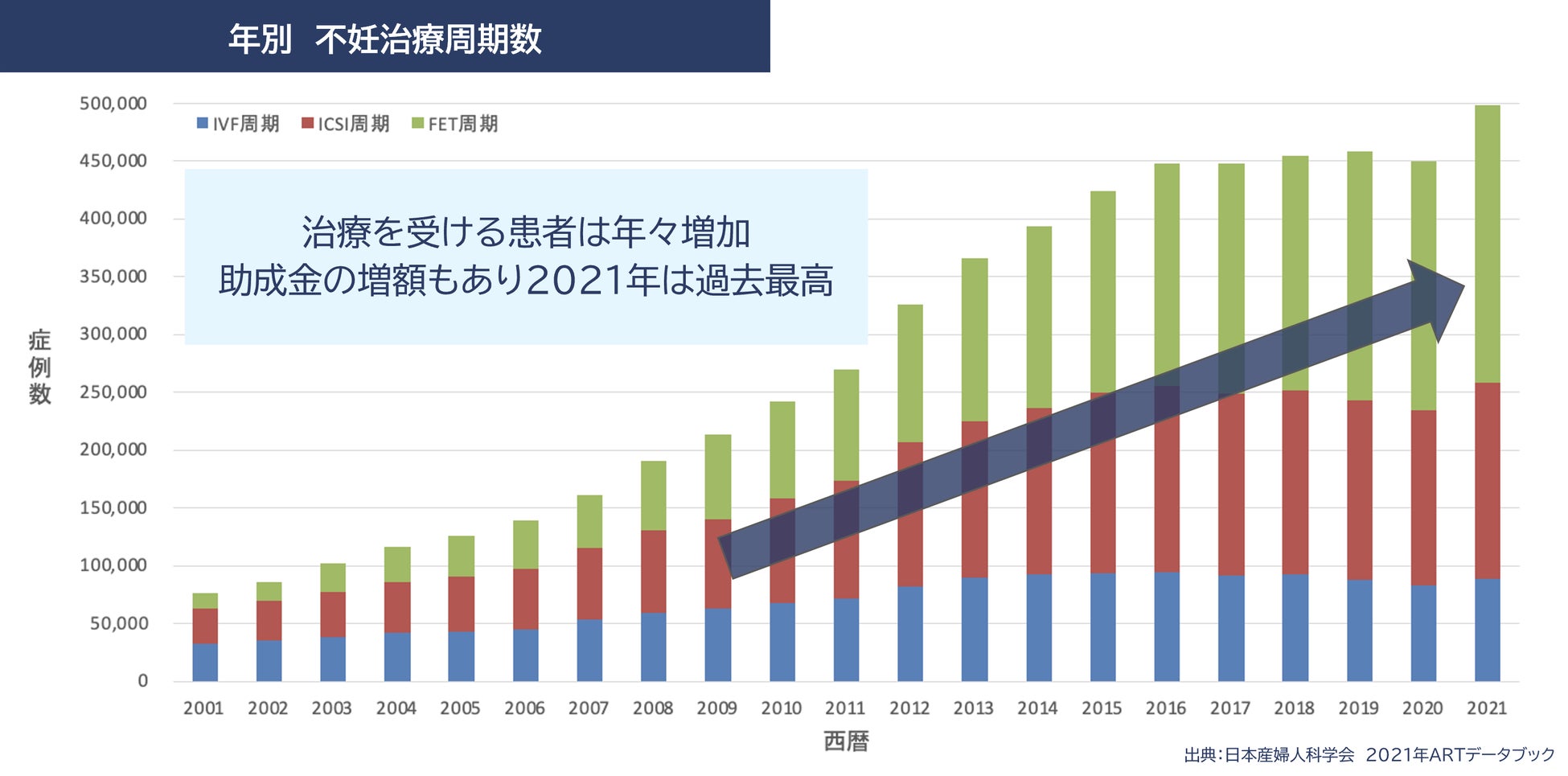
不妊治療の周期数は年々増加し、助成金の増額もあり2021年は過去最高の約50万件に達しました。この件数は中国に次ぐ世界第二位であり、日本は生殖補助医療が非常に盛んな国であると言えます。治療数が増えることにより、治療により生まれる子どもの数も増えており、2021年体外受精での出生児数は7万人にのぼり、同年に生まれた全出生児数を考えると、実に11.6人に1人が体外受精で生まれている計算になります。
厚生労働省の調査では、夫婦の4.4組に1組が不妊治療を受け、2.6組に1組が不妊の心配をしているという結果も発表されています。
-
【不妊治療と就労】
厚生労働省が「不妊治療を行っている従業員を把握しているか」を企業対象に調査したところ、67%の企業が「わからない」と回答しており、過半数以上の企業が自身の会社の従業員が不妊治療を受けているかが把握できていなく、また18%の企業が「不妊治療を行っている従業員がいない」と回答しております。
一方、当院で実施した患者様アンケートの結果では、職場で「不妊治療をしている」ということを周囲に話していますかという問いに対し、「いいえ」と回答した人が51%にのぼりました。つまり、「不妊治療を行っている従業員がいない」と回答した企業の中には「言われていないので把握できていない」が含まれている可能性があります。
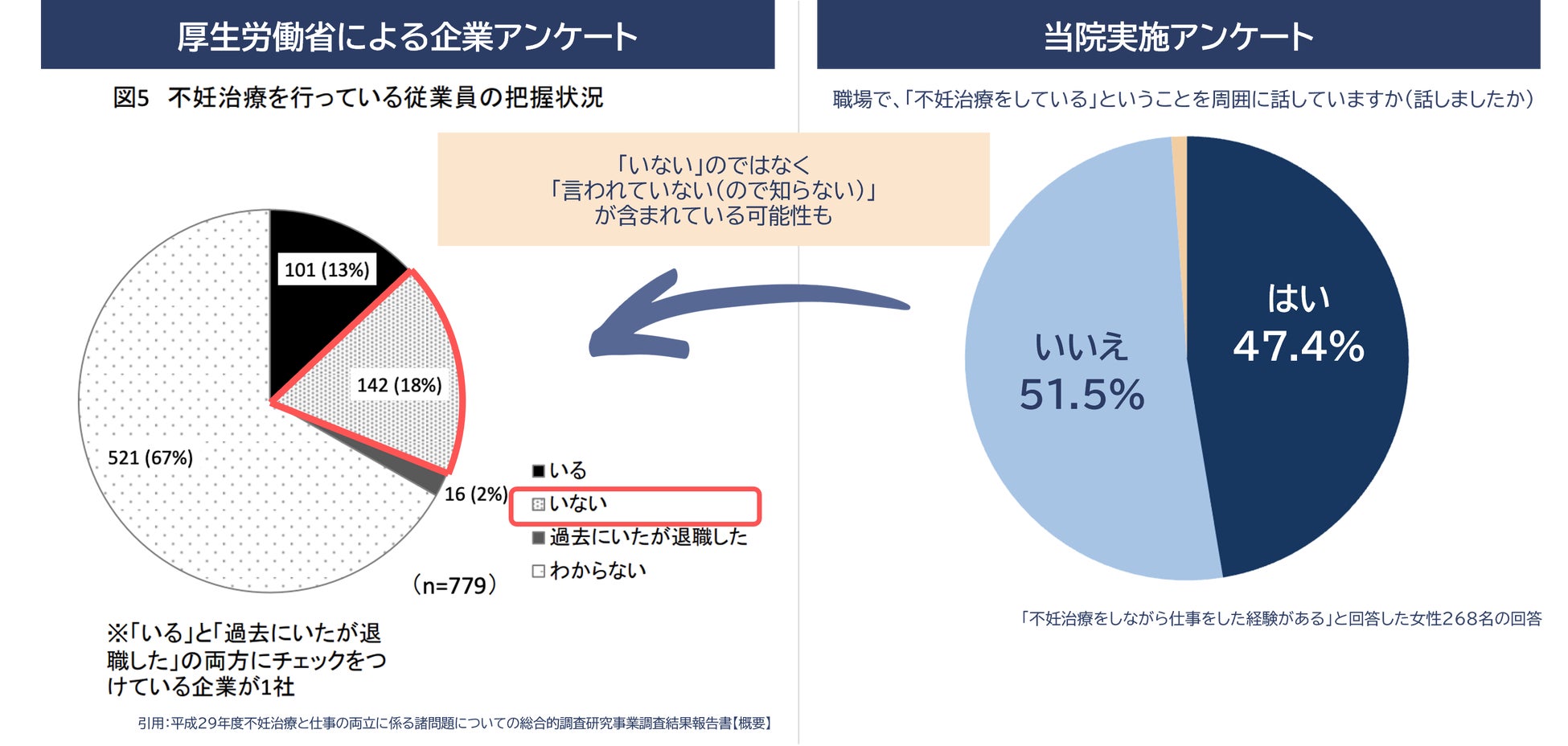
また、厚生労働省が働きながら不妊治療を受けたことがある方を対象に行ったアンケート結果(平成29年度)では、24%の方が治療を理由に働き方を変更しており、そのうち16%の方は退職という選択しています。今後も増え続けることが予想される不妊治療ですが、不妊治療を希望する従業員へのケアは人材確保の面からしても、多くの企業にとって重要問題となりえます。
-
【妊娠の仕組みと不妊症】
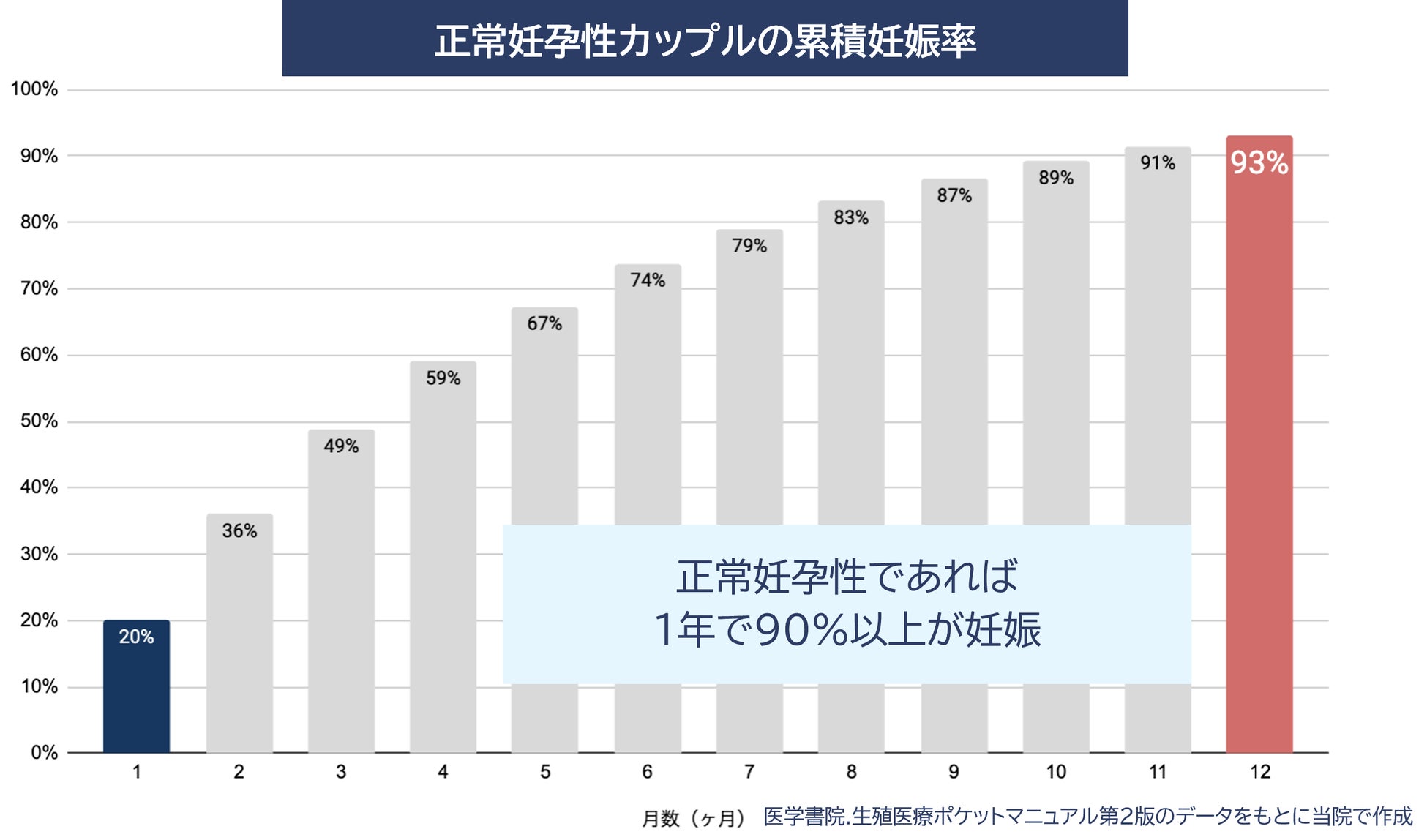
人間の妊娠率は約20%といわれており、この20%という数値は、厳密に言うと「正常妊孕性のカップル(男女ともに健康で生殖機能に問題がなく、排卵日付近に性交渉を行ったカップル)の場合の妊娠率が大体20%程度」となります。正常妊孕性のカップルが排卵日付近に性交渉を持つことを1年間繰り返した場合、90%以降の確度で妊娠することになりますが、2009年にWHOが「避妊をしないで12ヶ月定期的に性交しても妊娠が成立しない」場合を「不妊症」とし、不妊症を「疾患」と定義しました。また、「『患者個人 or パートナーの生殖能力の障害』による疾患」がある場合は不妊の期間は問わない、とされています。
妊娠が成立するためには、卵巣で卵胞が成長し排卵がおこり、その卵子と精子が卵管で出会い受精し、その後子宮内の適切な位置に着床する必要がありますが、このルートのどこかに問題があると不妊症になります。
不妊症の原因は、女性だけの問題と思われがちですが、実際は約半数が男性因子ということが分かっています。また、因子が重複しているケース、そして検査をしても、どこにも明らかな不妊の原因が見つからない原因不明の場合もあります。
-
【不妊症患者が増える理由】
女性の体内にある卵子の元となる卵母細胞は、出産前の母親の腹中で1度だけ作られます。そのため、胎内にいる時期が一番多く、その後は大きく減少していきます。出生児には約100万個、さらに思春期から生殖適齢期には30~50万個に、37歳くらいまでに2万個に、閉経平均時期の51歳までには1000個程度にまで減少すると言われています。つまり、妊孕能(妊娠のしやすさや能力)は加齢により低下するといえます。
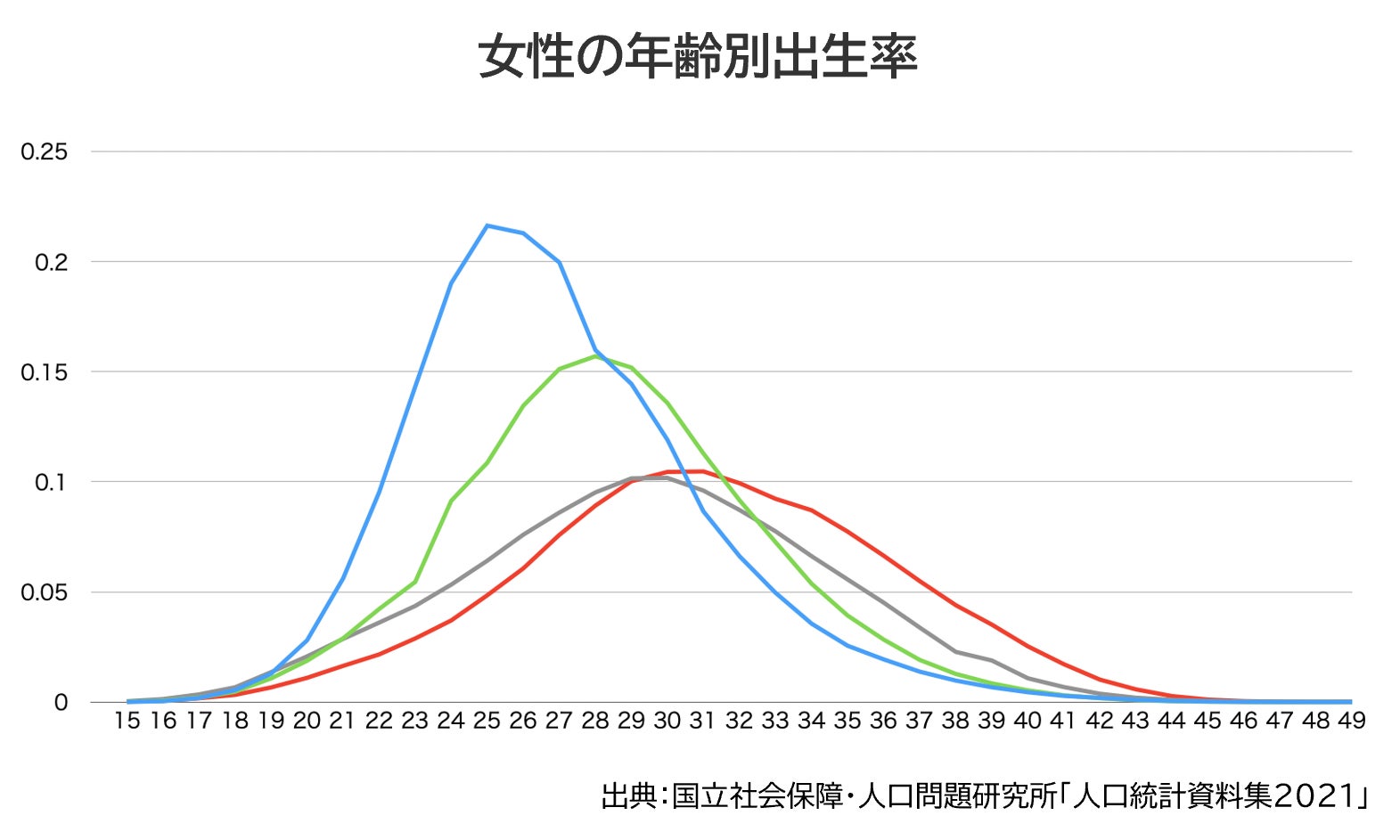
高度生殖補助医療における年齢ごとの妊娠率は、35歳までは横ばいか緩やかな下降ですが、それ以降は急速に下降していきます。また、流産率は妊娠率と反比例するように加齢とともに上昇していき、特に40歳以降では急速に上昇します。
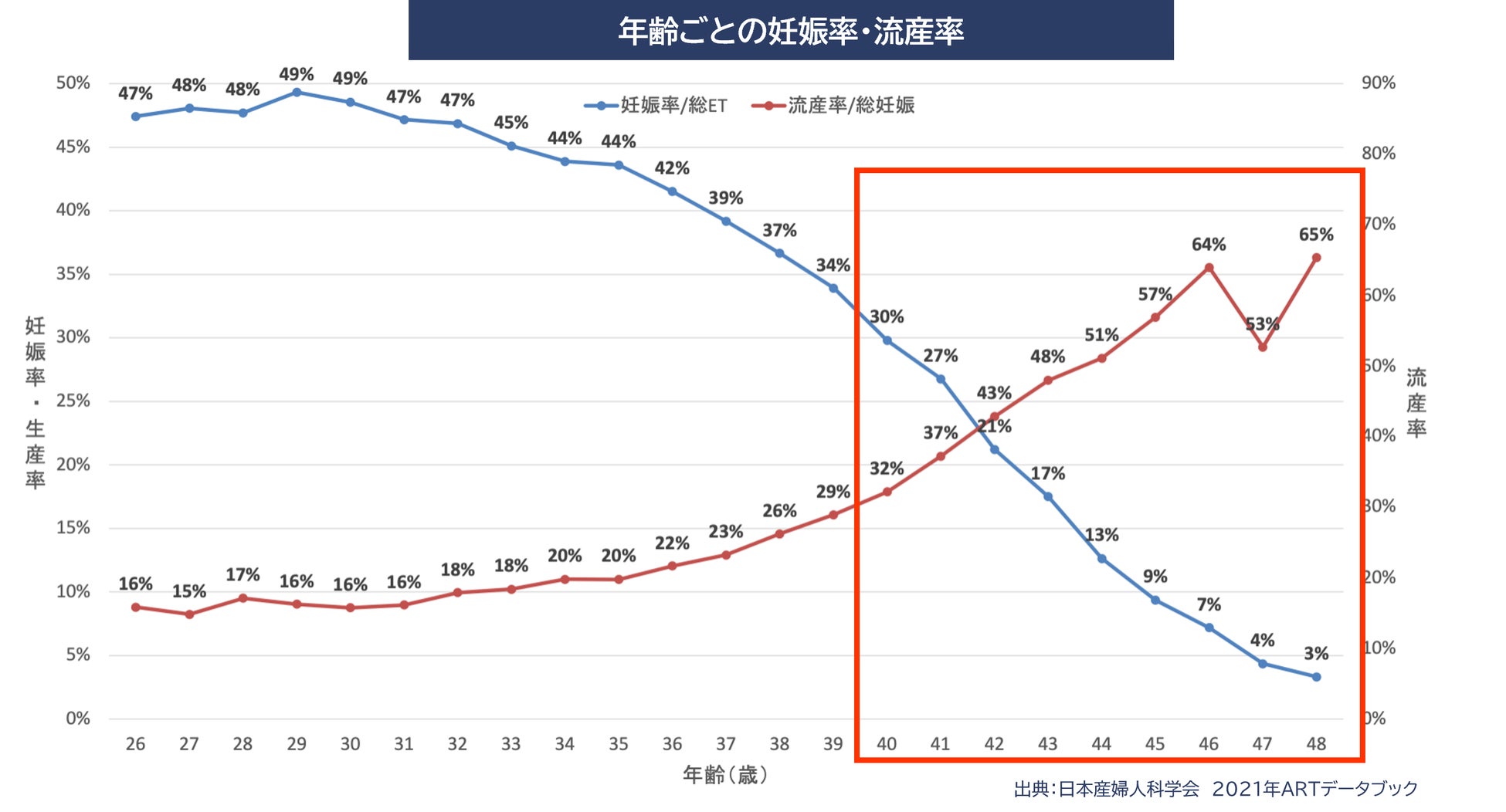
一方で、日本における治療を受ける患者の年齢ごとの分布は、40歳前後がピークです。しかし、高度生殖補助医療における40歳の生産率(1回の治療における「妊娠し流産せずに出産に至る確率」)は僅か10%です。その結果、なかなか出産にいたらず治療を繰り返している患者さんが多く存在しています。
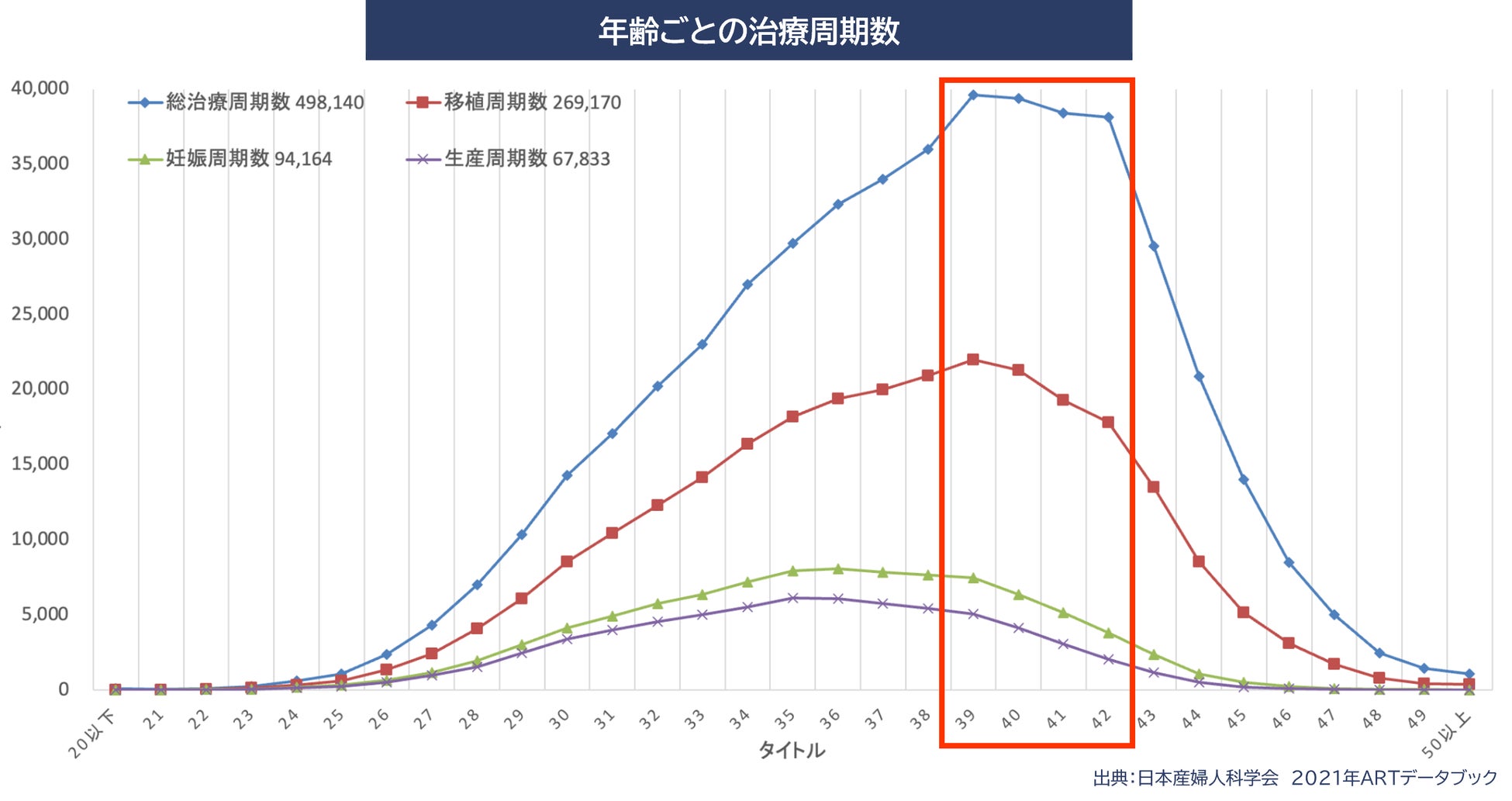
このような事態を招いている原因は2つあり、1つは「妊孕性リテラシーの低さ」です。日本は国民皆保険の仕組みからそもそも病院へのアクセスは先進諸国の中でも高く、科学的リテラシーもヘルスリテラシーも高い国です。その一方、妊孕性リテラシーの比較では先進国でも下位で、その理由の一つは性教育における厳しい学習指導要領にあり、義務教育の中での性教育はたった平均9時間といわれております。実際に、製薬会社が20-30代男女を対象に行ったアンケート結果でも、妊孕性教育を「受けたことがある」との回答が18.3%に対し、「受けていない・分からない」との回答が81.7%と、生殖適齢期の大多数が適切な妊孕性教育を受けていないことになります。知らない間に妊孕性が低下し、こうした治療が必要になるケースが多く存在するといえます。
もう一つの理由が晩婚化です。日本は婚外子の割合が2.4%と低く、子どもを持つことと結婚は切り離せない関係にあります。最新の人口動態統計では日本の平均初婚年齢は男性31歳、女性は29歳となり、この20年で男女ともに初婚年齢が3歳ほど上昇しています。それに伴い、女性の平均出生時年齢 は 第1子が31歳、第2子が33歳と高齢化が進んでいます。出産するピークの年齢は、1990年は28歳、2020年は31歳と推移しており、30代後半から40歳前半にかけての分娩が増えています。
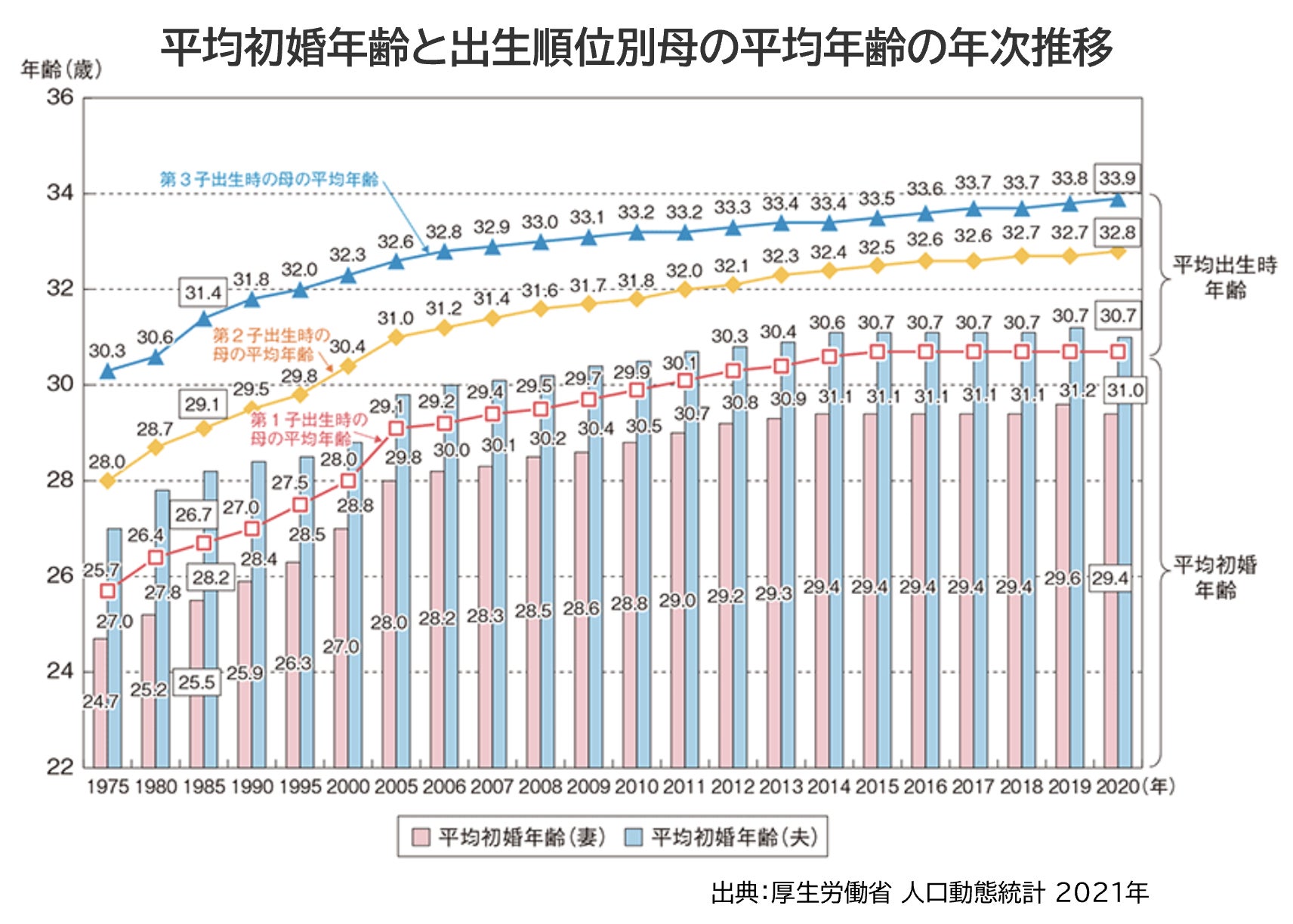
都市部では晩婚化がさらに進行しており、9年前に実施された「都心部で大学卒の正規就業中の女性を対象に結婚、出産に関して行われたアンケート調査」では、2014年当時の女性の全国平均初婚年齢は29歳であり、第一子出産年齢は30.6歳、第二子出産年齢は32.4歳ですが、都心部で勤務するキャリア女性の平均はそれぞれ全国平均を2歳程度上回っていました。尚2022年度最新の東京都に在住の女性は全体で初婚年齢が30.7歳と全国で最も高くなっており、都市部を中心に晩婚化は年々進み、結婚後も働き続けることを選択する女性が増えていることを考えると、今後もこの状態が維持される、もしくはさらに加速することが想定されます。
-
【不妊治療の概要】
不妊症を疑い治療のクリニックを受診した場合、まずは診察や検査により原因検索を行い、患者さんの身体状態や希望にそった治療計画を立てます。治療は大きく「タイミング法・人工授精といった一般不妊治療」と「体外受精等の高度生殖補助医療」に分けられます。

➀タイミング法:排卵のタイミングに合わせて性交渉を行い自然妊娠の確率を高める方法で、その妊娠率は約5%とされます。1回の治療における月経周期のことを1周期とカウントしますが、タイミング法では大体1周期あたり2-3回の通院が必要となります。
②人工授精(AIH):排卵のタイミングに持参した男性の精子を洗浄し遠心分離にかけ、運動率の高いものを抽出しカテーテルで子宮内に注入する方法で、自然に近い妊娠法です。優秀な精子が子宮の奥に届くため妊娠率は7~10%とされます。AIHは元々保険適用されるまでは自己負担額は2-3万円前後でしたが、現在は5,400円と大変安価となり若年層のカップルがよく利用しています。ただし待ち受けている卵子には影響がないため卵子の状況が良くない年齢の方にはあまり効果が見込めません。
③体外受精:高度生殖医療=ARTのことで、タイミング法、人工授精で妊娠しない場合は高度生殖医療に進みます。卵巣から採卵術卵子を取り出し、本来出会う場所である卵管のかわりに精子とシャーレの中で受精させ、出来上がった受精卵を培養した後に子宮に戻す方法です。複数個の受精卵(余剰胚)を獲得出来た場合は、凍結することで第二子以降の妊活に使用することが可能です。なお、凍結胚は凍結した時点で半永久的に保存されるため妊娠率や流産率はストップしたままとなります。元々保険適用されるまでは自己負担額は30-80万円でしたが、現在20万円前後と以前に比べると安価となり、経済的負担は大きく軽減されています。
④顕微授精:体外受精の方法の1つですが、卵子に精子を振りかけて自然に受精するのを待つ体外受精に対し、顕微授精は顕微鏡で見ながらピペットを使って卵子の中に直接精子を注入する方法です。
これらの通院負担は、一般的に一般不妊治療よりも高度生殖補助医療、そして女性よりも男性の方が、治療による身体的・経済的負担が大きいことが多いです。
厚生労働省の調査によると、仕事と治療の両立を難しいと感じる理由について、通院回数が多く日程調整が難しいことと、精神面での負担が上位です。つまり、両立を困難にしている原因は、時間的制約と心理的負担が大きな原因であることが言えます。
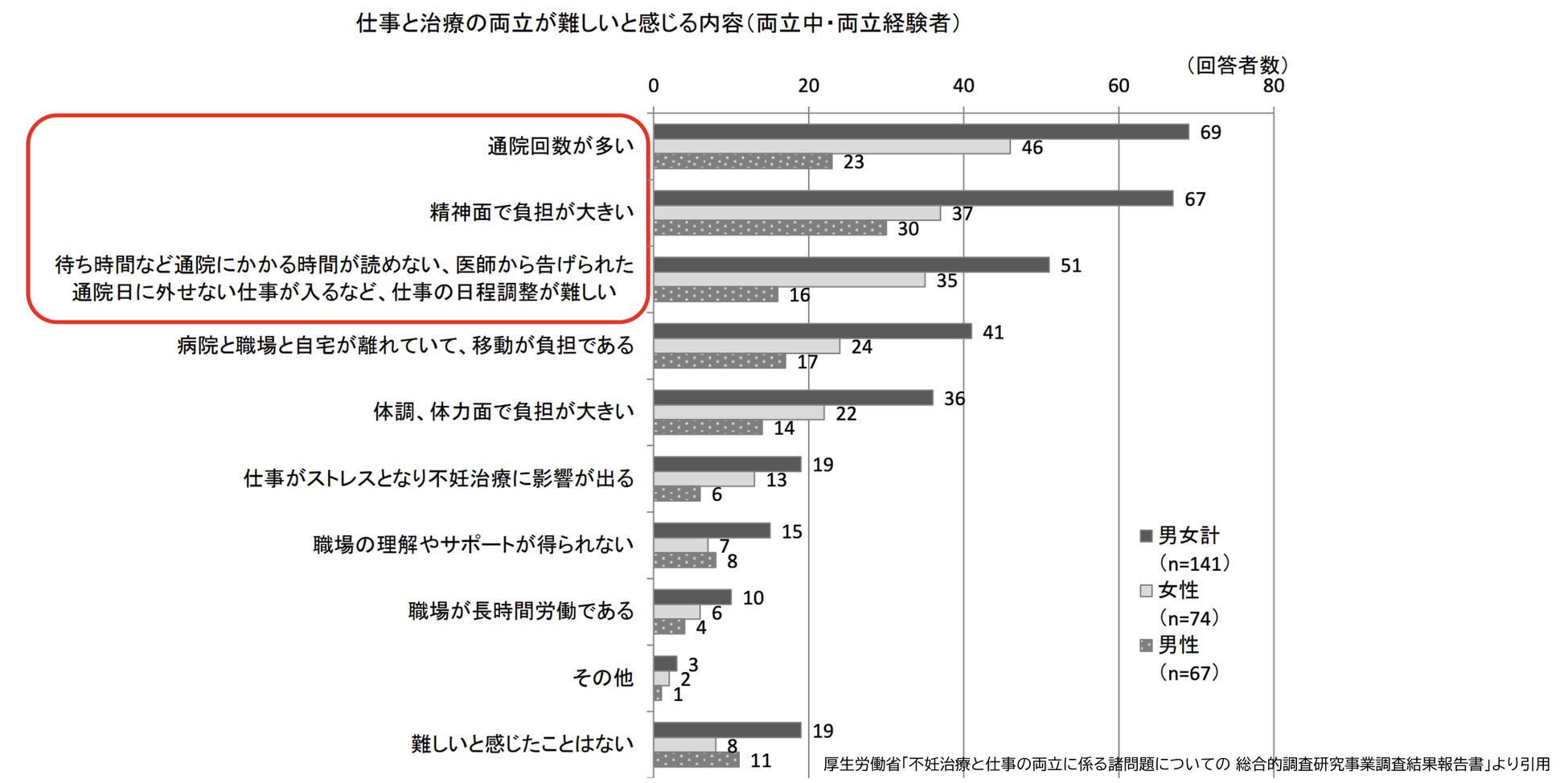
不妊治療で時間的制約に悩まされる原因は、段階で説明すると、まず受診日は月経のタイミングや医師の指示(身体の状態)で決まるため、受診日を自分で選ぶことができません。具体的には「月経が来たら3日目までに来てください」「何月何日の午後来てください」など、月経のタイミングや検査や診察の結果によりピンポイントで指示されます。これは不妊治療においてタイミングというものが大変重要なファクターであることが理由です。このタイミングを正確に捉えるために、「明日もう一度受診してください」など、連日の受診をお願いすることも珍しくありません。また、診察だけでなく、安全のために仕事を1日お休みしていただくことになる手術も直前にならないと決定できないことも特徴の一つです。
また、厚生労働省の調査によると、不妊治療を行う医療機関では診察時間以外に平均2~3時間の待ち時間が発生すると報告されております。フルタイムで働いている方は少なくとも半休以上を取る必要が出てきます。また、1回きりの治療で妊娠できる方は割合としてかなり少なく、大抵の方は2周期3周期…と、妊娠するか、治療をやめる決断をするまで繰り返すことになります。この「終わりが見えないこと」も就労との両立が困難になる理由の一つです。
-
【治療と両立しやすい職場環境を考える】
厚生労働省の調査によると不妊治療に特化した制度がある企業は19%と少なく、多くの企業はまだ制度がない状態にあります。一方で、同じ厚労省の調査結果ですが、不妊治療に係る会社への希望の上位には「治療のための休暇制度」や「柔軟な勤務を可能にする制度」「時間休を取れる制度」などが並び、時間的制約を解決する制度を望む声が多いことがわかりました。
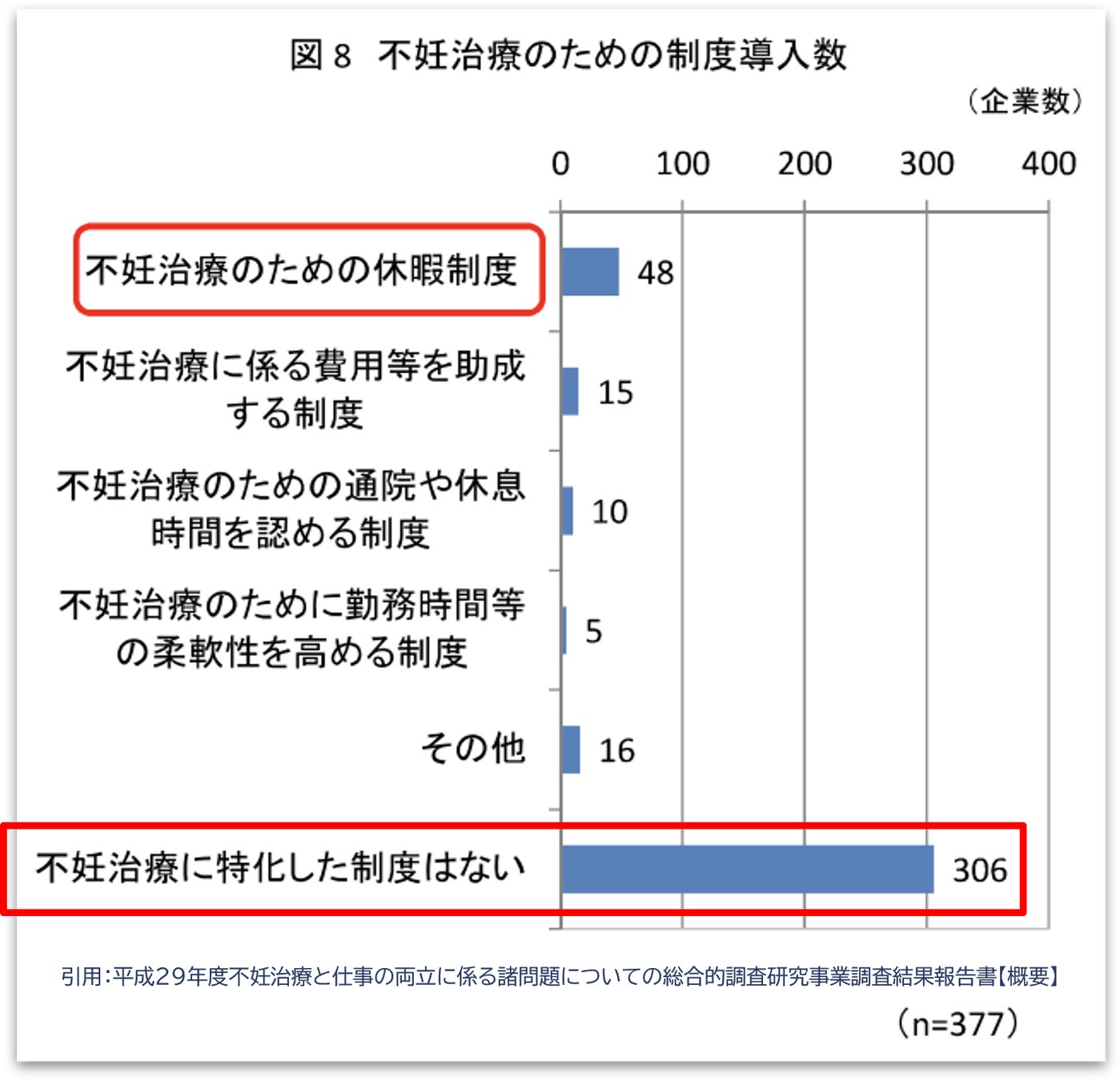
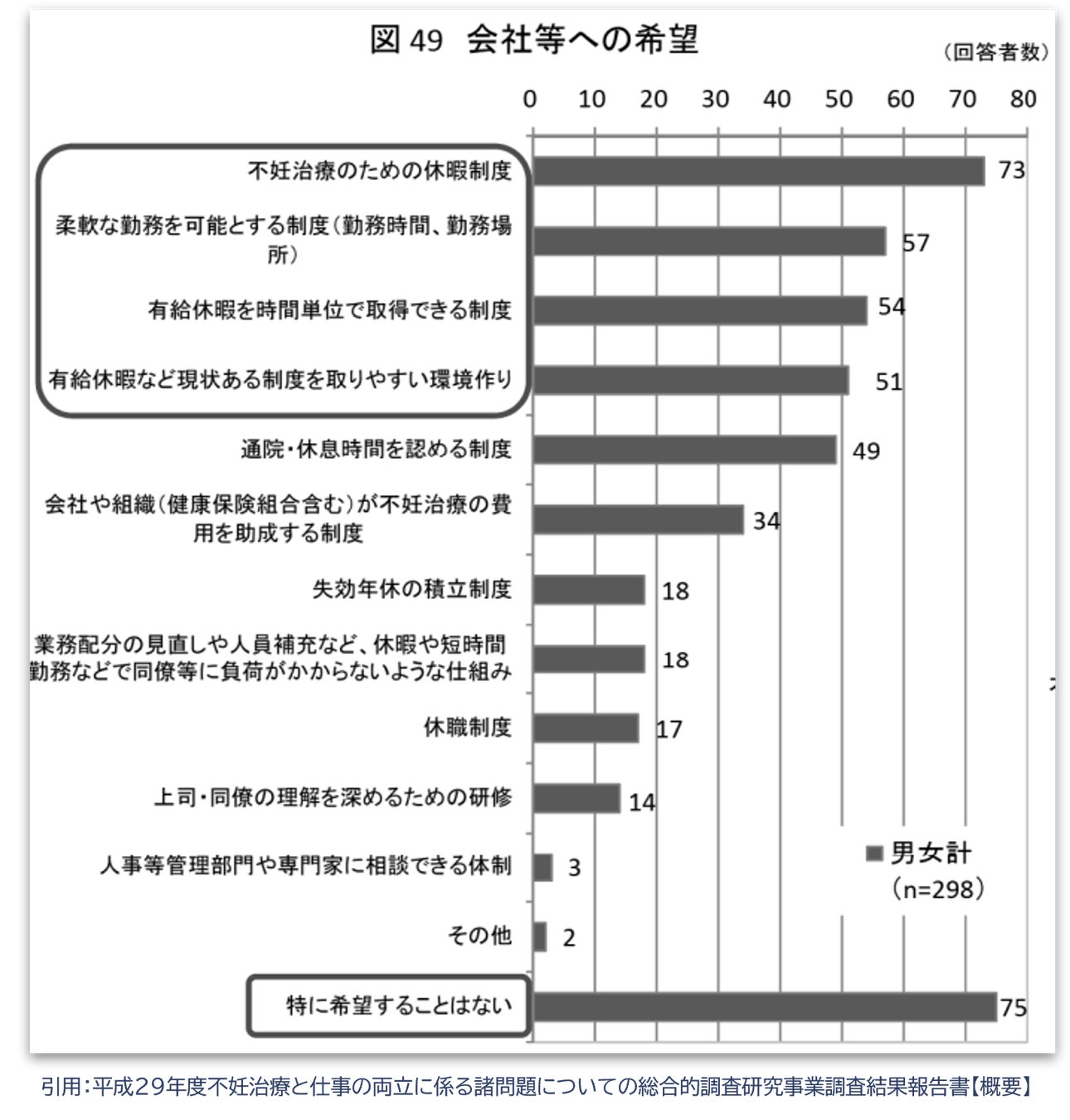
現時点で存在する制度の一部を紹介します。
➀厚生労働省の「不妊治療と仕事との両立のために」サイト:仕事と治療の両立にまつわる事柄が集まったポータルサイトのようなもので、様々な情報にアクセスすることができます。プラス認定・助成金・導入マニュアル・ハンドブック・不妊治療連絡カードなどの詳細情報が掲載されており、過去のシンポジウムやセミナーも視聴可能です。
②厚生労働省の「中小企業事業主の方への助成金」働き方改革推進支援助成金(労働時間短縮・年休促進支援コース):生産性を向上させ、労働時間の縮減や年次有給休暇の促進に向けた環境整備に取り組む中小企業事業主の皆さまを支援する助成金です。(不妊治療休暇制度を導入したい場合に活用可能です。)
③厚生労働省の「中小企業事業主の方への助成金」両立支援等助成金(不妊治療両立支援コース): 不妊治療と仕事との両立に資する職場環境の整備に取り組み、不妊治療のために利用可能な休暇制度や両立支援制度を労働者に利用させた中小企業事業主の皆さまを支援する助成金です。(労働者が休暇制度・両立支援制度を利用した場合に活用可能です。)
治療と両立しやすい職場環境を考える上で重要な要素として、「制度の周知と申請のしやすさ」も大切です。製薬会社の「不妊治療経験者400人を対象にした妊活や出産・育児に関する制度の利用実態」調査データによると、43%の方が「制度があるにもかかわらず利用しなかった」ことが分かりました。その一番の理由が「制度があることを知らなかった」が26%で、次点には「申請手順が煩雑」の14%が続いています。制度の周知・申請のしやすさも重要なファクターといえます。
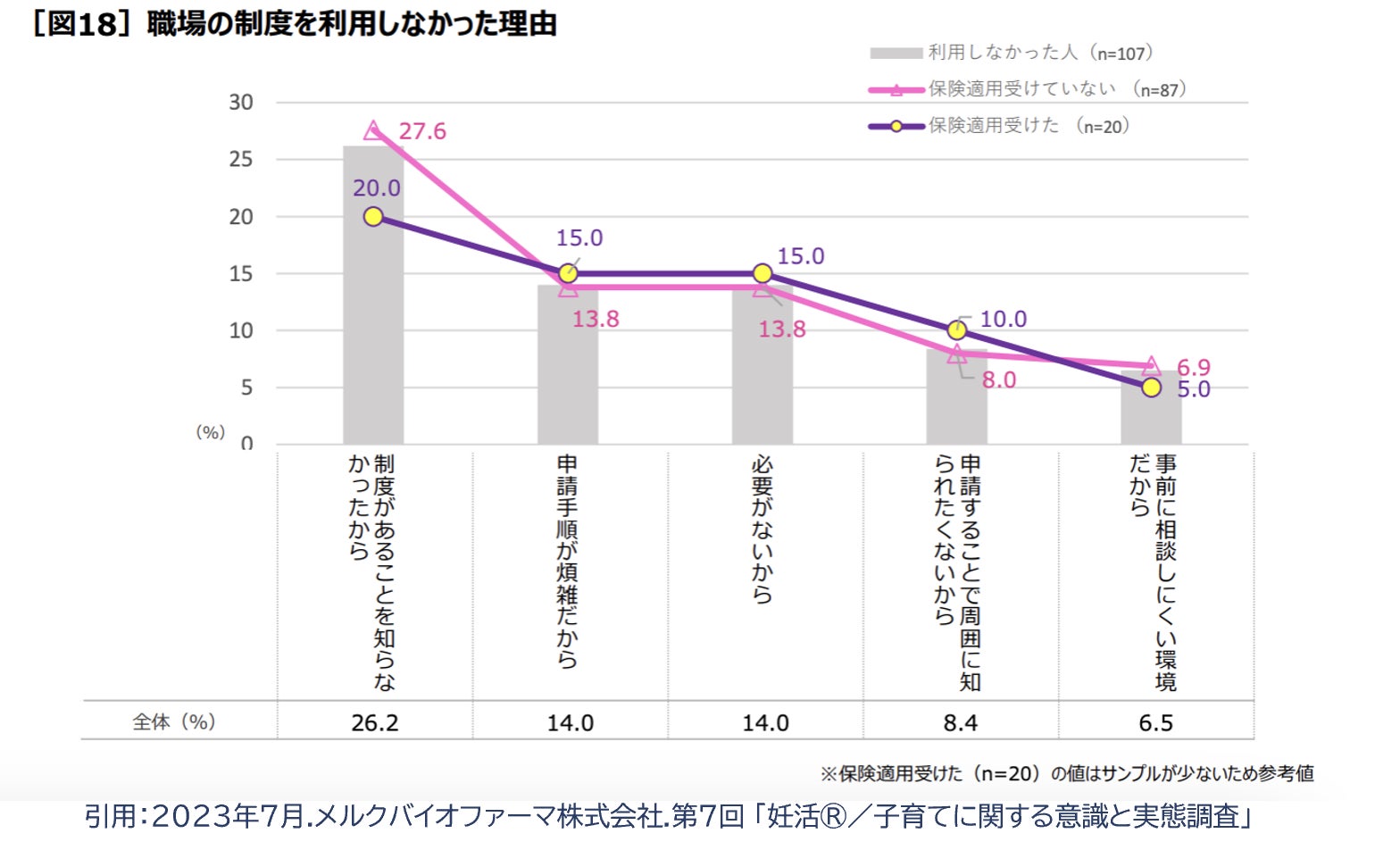
また、同様の製薬会社による就業中の24,800名を対象に行ったアンケート結果では、20代の50.2%が今後働く企業・団体を選ぶ際に「妊活・不妊治療を含めた出産・育児に関する制度」があることを「重視する」と回答しております。制度をつくり周知することが、今いる人材の離職を防ぐだけでなく、新たな人材の確保にも効果的である可能性が示唆されたデータといえます。
-
【妊孕性の理解と保存について】
加齢による妊孕性の低下や、結婚のタイミングは自分自身でコントロールが難しいですが、重要なのは自分の現在の妊孕性の立ち位置を知ることです。そのためには早い段階での妊孕性検査を推奨します。卵子の数=妊孕性ではありませんが、「どのくらいの卵子が残っているか」は妊孕性を評価する上で重要なファクターです。卵子の在庫数、医学的には「卵巣予備能」と言いますが、これは超音波検査と血液検査で測ることができ、年齢毎の標準的な値と自分の値を比較して、卵巣予備能を評価することができます。
また、男性側の妊孕性検査としては、精液検査が挙げられます。採取していただいた精液を顕微鏡下で観察し、WHOが定める自然妊娠が可能な最低限の基準と照らし合わせ、精液量や精子濃度、運動率等の項目により妊孕性を評価します。
加齢による妊孕性の低下はヒトである限り免れませんが、凍結保存により「妊孕性を温存する」という手段もあり、卵子と精子を授精させてから凍結する受精卵凍結と、卵子をそのまま凍結する卵子凍結の二つがあります。
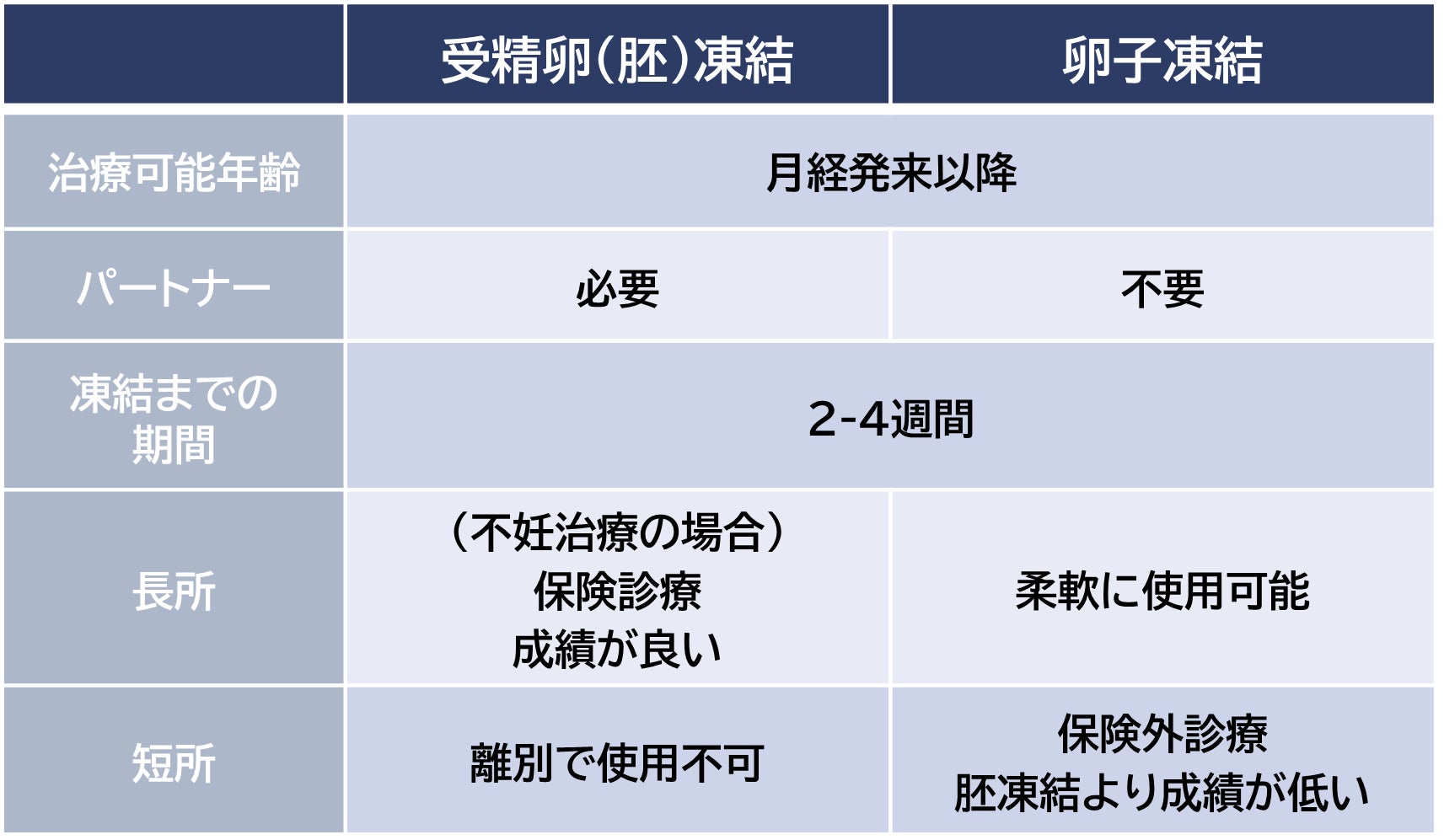
受精卵による妊孕性温存は、不妊症治療で採卵術を行い、余った胚(余剰胚)は凍結可能です。未受精卵による妊孕性温存は、パートナーの有無にかかわらず行え、パートナーによらず柔軟な使用が可能となります。それぞれメリットデメリットがありますので、理解した上で行っていただくことが重要となりますが、近年、卵子凍結はパートナーによらず行える妊孕性温存の手段として、特にキャリア志向の女性から高い関心を集めています。
不妊治療だけでなく、卵子凍結に対する助成も行われ始めています。9月に発表された東京都の助成では、卵子凍結およびそれを用いた治療に対し、一定条件のもと助成を行うと発表されました。「不妊症になってから医療機関にかかる時代」から「不妊症になる前に妊孕性を温存する時代」へと支援もシフトしているのかもしれません。
-
ARCHがDX支援するトーチクリニックのご紹介
トーチクリニックでは、治療と就労を両立するために「クリニックへのアクセスのしやすさ」と「在院時間の短縮」と「効果の高い医療の提供」に取り組んでいます。
➀週7日、平日は20時まで開院
受診日を柔軟に選択できるよう、また、仕事帰りに通院しやすいように、開院時間に柔軟性を持たせています。
②立地はJR恵比寿駅から徒歩1分
恵比寿駅からは4つの路線が利用可能で、都心で働く患者さんの通院しやすさを重視いたしました。オフィスビル内にあり且つ内装もユニセックスなため、男性一人でも通院しやすいです。
③専用アプリを導入
患者様専用アプリにより、予約・事前問診・決済が可能です。予約取得システムにより、待ち時間が長く発生しそうな時間帯の枠数を、オンタイムでコントロールできます。また、問診票の記入を事前に行うことで、在院時間が短縮されます。さらに、アプリによる後日決済システムを導入しており、会計のための待ち時間が発生しません。
④院内処方
薬は院内で処方しているため、調剤薬局での待ち時間20分程度を短縮可能です。
⑤不妊治療の長期化を防ぐためのアクション
不妊治療の長期化を避けることは、離職率の低下に大きく寄与すると考えており、そのために当院では患者さんへの妊孕性教育を初診から行っています。漫然と一般不妊治療を続けることは治療の長期化を招くと考え、ご自身の身体の状況と、望む家族計画を照らし合わせ、治療1周期あたりの妊娠率をご理解いただきステップアップの時期を具体的にイメージしてもらうようにしています。治療前にカップルがご自身たちの現在地を知ることは、どの治療をいつから行うかという意思決定までの時間を短縮する効果があると考えています。
◆登壇者:医療法人torch clinic理事長・恵比寿院院長 市山卓彦

2010年 順天堂大学卒。国内に約1,000名程の生殖医療専門医。年間7000周期の高度生殖医療を行う西日本最大の不妊治療施設セントマザー産婦人科を経て、前職の順天堂大学浦安病院では不妊センターの副センター長を務める。2019年には国際学会で日本人唯一の表彰を受け、2021年の同学会で世界的な権威と共に招待公演に登壇するなど研究の分野でも注目されている。2022年5月 torch clinicを開院。2023年10月医療法人torch clinicを設立し、理事長に就任。
【資格】
日本生殖医学会生殖医療専門医
日本産科婦人科学会専門医
日本産科婦人科学会専門医指導医
臨床研修指導医
日本生殖心理学会評議院
<クリニック概要>
クリニック名:torch clinic(トーチクリニック)
所在地:東京都渋谷区恵比寿4-3-14 恵比寿SSビル8階
電話:03-6447-7910
アクセス: JR『恵比寿』駅 東口徒歩1分、 日比谷線『恵比寿』駅 徒歩3分
URL: https://torch.clinic/
<会社概要>
株式会社ARCH(https://arch.social/)
代表取締役CEO 中井友紀子
本社:〒106-6115 東京都港区六本木6丁目10−1 六本木ヒルズ森タワー15F
事業内容:生殖医療、婦人科チェーンのDX支援とシステム開発
このプレスリリースには、メディア関係者向けの情報があります
メディアユーザー登録を行うと、企業担当者の連絡先や、イベント・記者会見の情報など様々な特記情報を閲覧できます。※内容はプレスリリースにより異なります。
すべての画像
