ビッグデータが明らかにする敗血症の医療経済
―費用対効果から見る医療財源利用の適正化―
千葉大学大学院医学研究院 中田孝明教授、医学部附属病院 大網毅彦助教らは、2010年~2017年の8年間にわたる5,000万人以上の日本の入院患者のデータから敗血症患者を抽出し、医療費の年次推移や費用の増減に関わる因子を初めて明らかにしました。このデータは、日本独自の診療報酬の包括評価制度であるDiagnosis Procedure Combination (DPC)の保険請求に基づくデータベースを利用して抽出したものです。
本研究により、日本における敗血症患者の医療費は年々増加傾向である一方、敗血症診療における費用対効果(注1)は改善傾向にあることがわかりました。敗血症となるリスクが高い高齢者の割合は今後も増えることが予想されており、超高齢社会である日本において敗血症診療に必要な医療費は将来的に増加していくことが推測されます。今回の研究結果をもとに、医療財源利用の適正化を促進するために適切な医療資源の分配や診療の質向上などにつながる戦略を立てていくことが重要であると考えられます。
本研究成果は、集中治療医学の専門誌Journal of Intensive Careに2022年7月14日に掲載されました。
2011年に⽶国において敗⾎症に係る医療費が2兆円を超え、他疾患と比較して社会的影響が大きな疾患であると報告されている一方で、本邦では敗血症患者の医療費に注目した研究報告は行われていませんでした。他国とは医療システムが異なり海外の報告を参考にしづらい背景もあるため、今回大規模なDPCデータを用いて日本国内の敗血症に関する医療費の実態調査を行うこととしました。
DPCデータから敗血症症例を拾い上げるために、2010年から2017年のDPCデータより、①⾎液培養を採取し抗菌薬投与を行った患者を重症感染症患者として抽出、その中で②感染に伴う臓器障害をきたした患者を最終的に敗⾎症患者と定義して抽出作業を行いました。また、医療費は薬剤治療や血液検査、画像検査、手術などの処置にかかる費用の総額を算出し、年次推移を評価するために消費者物価指数で各年の医療費を補正しました。そして、抽出されたデータから医療費や費用対効果の推移を評価し、患者背景や感染巣(病原微生物が増殖している場所)などとの関連を解析しました。
①日本の敗血症診療にかかる医療費の年次推移
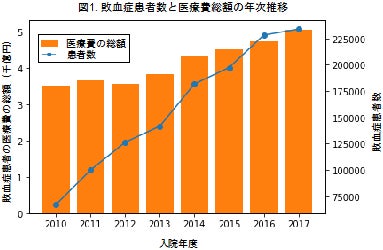
・2010年から2017年までの8年間で敗血症患者数は年々増加傾向にあり、敗血症診療にかかる年間医療費の総額は3,515億円(2010年)から5,050億円(2017年)に増えていました(図1)。
・敗血症患者の入院一回あたりの医療費と病院滞在日数は年々低下傾向でした。
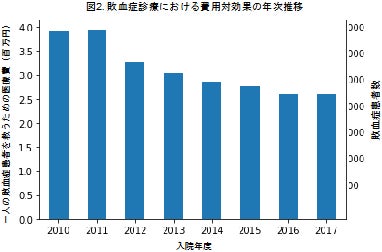
・一人の敗血症患者を救命するために必要となった医療費の総額は年々低下傾向であり、費用対効果は改善していました(図2)。
・敗血症患者の入院一回あたりの医療費が年々低下傾向であることや費用対効果が改善している結果は、年齢、感染巣、男女別の解析でも一貫していました。
・年齢別の解析では、後期高齢者(75歳以上)の医療費総額の割合が大きく(2010年:47.3%、2017年:50.5%)、後期高齢者の医療費総額の伸び率は、成人や前期高齢者(65歳以上75歳未満)に比べて年々高くなっていました。
・敗血症患者の医療費の増減に関わる因子を明らかにするために、敗血症患者の背景や治療内容で調整した解析を行いました。その結果、入院年度(入院初日が含まれる年度)は医療費の増減に関わる有意な因子であり、経年的に敗血症患者の入院一回あたりの医療費が減少していることが示されました。
・高血圧や糖尿病などの慢性疾患、集中治療室への入室、病院滞在日数、外科手術などが医療費の増加に寄与していました。
今回の研究結果は、医療財源使用の適正化に向けて、厚生労働省などの行政機関と協働しながら効率的な医療や適切な医療資源の分配を目指す上で重要なデータであると考えています。研究グループはJapan Sepsis Allianceと連携し、今後も敗血症の啓発と対策強化を目的にして日本の敗血症対策を推進していきます。
著者名: Takehiko Oami, Taro Imaeda, Taka‑aki Nakada, Toshikazu Abe, Nozomi Takahashi, Yasuo Yamao, Satoshi Nakagawa, Hiroshi Ogura, Nobuaki Shime, Yutaka Umemura, Asako Matsushima & Kiyohide Fushimi
掲載誌: Journal of Intensive Care
DOI: https://doi.org/10.1186/s40560-022-00624-5
本研究成果は、集中治療医学の専門誌Journal of Intensive Careに2022年7月14日に掲載されました。
- 研究の背景
2011年に⽶国において敗⾎症に係る医療費が2兆円を超え、他疾患と比較して社会的影響が大きな疾患であると報告されている一方で、本邦では敗血症患者の医療費に注目した研究報告は行われていませんでした。他国とは医療システムが異なり海外の報告を参考にしづらい背景もあるため、今回大規模なDPCデータを用いて日本国内の敗血症に関する医療費の実態調査を行うこととしました。
- 研究内容と結果
DPCデータから敗血症症例を拾い上げるために、2010年から2017年のDPCデータより、①⾎液培養を採取し抗菌薬投与を行った患者を重症感染症患者として抽出、その中で②感染に伴う臓器障害をきたした患者を最終的に敗⾎症患者と定義して抽出作業を行いました。また、医療費は薬剤治療や血液検査、画像検査、手術などの処置にかかる費用の総額を算出し、年次推移を評価するために消費者物価指数で各年の医療費を補正しました。そして、抽出されたデータから医療費や費用対効果の推移を評価し、患者背景や感染巣(病原微生物が増殖している場所)などとの関連を解析しました。
①日本の敗血症診療にかかる医療費の年次推移
・2010年から2017年までの8年間で敗血症患者数は年々増加傾向にあり、敗血症診療にかかる年間医療費の総額は3,515億円(2010年)から5,050億円(2017年)に増えていました(図1)。
・敗血症患者の入院一回あたりの医療費と病院滞在日数は年々低下傾向でした。
・一人の敗血症患者を救命するために必要となった医療費の総額は年々低下傾向であり、費用対効果は改善していました(図2)。
・敗血症患者の入院一回あたりの医療費が年々低下傾向であることや費用対効果が改善している結果は、年齢、感染巣、男女別の解析でも一貫していました。
・年齢別の解析では、後期高齢者(75歳以上)の医療費総額の割合が大きく(2010年:47.3%、2017年:50.5%)、後期高齢者の医療費総額の伸び率は、成人や前期高齢者(65歳以上75歳未満)に比べて年々高くなっていました。
・敗血症患者の医療費の増減に関わる因子を明らかにするために、敗血症患者の背景や治療内容で調整した解析を行いました。その結果、入院年度(入院初日が含まれる年度)は医療費の増減に関わる有意な因子であり、経年的に敗血症患者の入院一回あたりの医療費が減少していることが示されました。
・高血圧や糖尿病などの慢性疾患、集中治療室への入室、病院滞在日数、外科手術などが医療費の増加に寄与していました。
- 今後の展開
今回の研究結果は、医療財源使用の適正化に向けて、厚生労働省などの行政機関と協働しながら効率的な医療や適切な医療資源の分配を目指す上で重要なデータであると考えています。研究グループはJapan Sepsis Allianceと連携し、今後も敗血症の啓発と対策強化を目的にして日本の敗血症対策を推進していきます。
- 用語解説
- 掲載論文
著者名: Takehiko Oami, Taro Imaeda, Taka‑aki Nakada, Toshikazu Abe, Nozomi Takahashi, Yasuo Yamao, Satoshi Nakagawa, Hiroshi Ogura, Nobuaki Shime, Yutaka Umemura, Asako Matsushima & Kiyohide Fushimi
掲載誌: Journal of Intensive Care
DOI: https://doi.org/10.1186/s40560-022-00624-5
このプレスリリースには、メディア関係者向けの情報があります
メディアユーザーログイン既に登録済みの方はこちら
メディアユーザー登録を行うと、企業担当者の連絡先や、イベント・記者会見の情報など様々な特記情報を閲覧できます。※内容はプレスリリースにより異なります。
すべての画像
